- Ветрянка у взрослых
- Заразность
- Распространённость
- Симптомы ветрянки
- Какая сыпь при ветрянке
- Общие симптомы
- Обследование
- Отличия от других похожих болезней
- Лечение взрослых
- Средства от сыпи при ветрянке
- Прививка от ветрянки для взрослых
- Противопоказания к вакцинации
- Прививка при беременности и после нее
- Осложнения
- Беременность и ветрянка
- Прогноз
- Ветряная оспа
- Общие сведения
- Характеристика возбудителя
- Патогенез ветряной оспы
- Симптомы ветряной оспы
- Осложнения ветряной оспы
- Диагностика ветряной оспы
- Лечение ветряной оспы
- Прогноз и профилактика ветряной оспы
Ветрянка у взрослых
Автор: Даценко С.А., инфекционист
Октябрь, 2020.
Синонимы: ветряная оспа
Код МКБ-10: В01-В01.9
Ветряная оспа — острое вирусное заболевание, протекающее с пузырьковыми высыпаниями на коже и слизистых. Инфекция очень заразна, у взрослых протекает гораздо тяжелее, чем у детей, может вызвать пневмонию и поражение головного мозга. Лечение заключается в приеме противовирусных препаратов и обработке высыпаний.
Ветряная оспа — инфекция, вызванная герпесвирусом третьего типа. Протекает остро, с признаками интоксикации и характерной пузырьковой сыпью на коже и слизистых. У людей с иммунодефицитом вирус также поражает внутренние органы. После перенесенной ветрянки остается стойкий иммунитет, а реактивация инфекции протекает в виде опоясывающего лишая.
Заразность
Причина болезни — вирус ветряной оспы, Varicella Zoster. Он входит в группу герпесвирусов и называется еще вирус герпеса третьего типа. В окружающей среде очень неустойчив, погибает под воздействием солнечных лучей. В каплях слюны сохраняет активность около 15 минут. Ветряночный вирус умеет распространяться на большие расстояния — за что он и получил свое название.
Источником инфекции является человек, больной ветрянкой. Он становится заразным с последнего дня инкубационного периода — то есть еще до появления симптомов. Прекращается заразность на пятый день после появления последних высыпаний. Распространение инфекции происходит воздушно-капельным путем — вирус выделяется с капельками слюны при чихании, кашле. При этом необязательно быть в тесном контакте с больным — вирус может проходить даже в соседние помещения через вентиляционные решетки.
Взрослые заражаются ветрянкой обычно при уходе за больным ребенком или при нахождении в одном помещении с больным. Заболеть может лишь тот взрослый, который в детстве не болел ветрянкой. Повторные случаи ветряной оспы казуистически редки. Исключение составляют взрослые с ослабленным иммунитетом — онкологические заболевания, ВИЧ-инфекция.
Вирус после перенесённой ветрянки пожизненно остается в организме. Именно его присутствие обеспечивает поддержание специфического иммунитета и препятствует возникновению повторных случаев. Реактивация инфекции происходит на фоне переохлаждения, стресса, ослабления иммунитета и проявляется в виде опоясывающего герпеса, который также бывает лишь однократно.
Распространённость
В 2018 году заболеваемость в России составила 570 случаев на 100 тысяч населения. Из этого количества заболеваемость взрослых всего 10%. Болеют мужчины и женщины одинаково. Регистрируется ветрянка во всех регионах. У ветрянки прослеживается чёткая сезонность — пик заболеваемости приходится на осень и зиму 1 .
Ветряная оспа протекает в нескольких клинических формах:
- типичная — с недомоганием и пузырьковой сыпью (обычно без гноя);
- рудиментарная — с очень скудной сыпью;
- геморрагическая — содержимое пузырьков кровянистое;
- генерализованная — с поражением внутренних органов.
Гнойные пузырьки при ветрянке у взрослых появляются в случае присоединения вторичной инфекции. Обычно это наблюдается при неправильном уходе за кожей, несоблюдении гигиены.
Выделяют три степени тяжести ветрянки:
Степень тяжести определяется по выраженности симптомов интоксикации, обильности сыпи.
Симптомы ветрянки
Инкубационный период при ветрянке составляет 10-21 день. В это время вирус активно размножается в слизистой оболочке ротоглотки. К концу инкубации вирусные частицы попадают в кровь. Сразу после этого появляются специфические высыпания на коже и слизистых.
Начальный, он же продромальный, период часто остается незамеченным. Человека беспокоит легкое недомогание, повышение температуры до 37 градусов, ухудшается аппетит. Первым ярким признаком болезни становится сыпь, которая появляется на второй день.
Какая сыпь при ветрянке
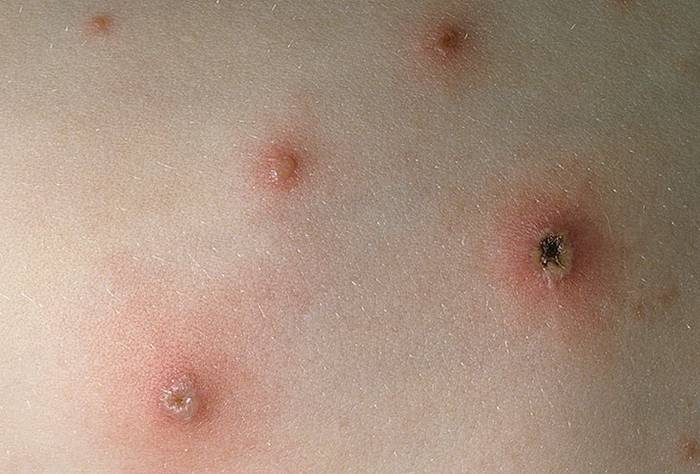
Высыпания начинаются с любого участка тела, чаще всего это шея и руки. Распространяется сыпь хаотично, поражает всю кожу, волосистую часть головы, а в тяжелых случаях и слизистые оболочки рта, половых органов. Первичный элемент сыпи — небольшое красное пятнышко. В течение нескольких часов оно превращается в пузырек с прозрачной жидкостью внутри. Стадию пятен большинство больных не замечают, обращая внимание уже на пузырьки.
Пузырьки мягкие, при сильном надавливании лопаются. Новые подсыпания возникают с интервалом 24-48 часов, таких волн может быть несколько. Сыпь сопровождается сильным зудом. Если пузырьки повреждать расчесыванием, на их месте потом остаются рубчики — “оспинки”. В течение 2-3 дней каждый пузырек подсыхает и покрывается корочкой. Но за счет волнообразного появления сыпи общая ее длительность составляет 5-7 дней.
Высыпания при ветрянке во рту и на половых органах тоже пузырьковые. Но элементы сыпи более нежные, быстро лопаются. Поэтому обычно на слизистых можно увидеть только неглубокие эрозии на месте пузырьков. Если высыпания появляются на слизистой глотки, возникает боль в горле при глотании.
Общие симптомы
Интоксикация при ветрянке у взрослых выражена более сильно, чем у детей. Взрослые переносят ветрянку тяжелее, с температурой до 39-40 градусов, сильными головными болями, ломотой в теле. У 98% больных наблюдается увеличение лимфоузлов, преимущественно околоушных и подчелюстных. С 7-10 дня болезни начинается подсыхание сыпи и улучшение общего самочувствия.
Бессимптомное течение болезни наблюдается у людей, которым в инкубационном периоде был введен иммуноглобулин (см. раздел Прививки). При этом не повышается температура, нет недомогания, высыпания единичные или отсутствуют. Однако больной человек при этом заразен для других, так как вирус продолжает выделяться из дыхательных путей.
Обследование
Для постановки диагноза достаточно клинического осмотра и указания на факт контакта с больным ветрянкой. Специфическое лабораторное обследование требуется при необходимости дифференцировать болезнь с другими состояниями, сопровождающимися пузырьковой сыпью.
Лабораторное подтверждение ветрянки:
- выявление ДНК вируса в крови методом ПЦР — полимеразная цепная реакция;
- нарастание специфических антител IgM и IgG в крови в 4 раза и более за 10 дней.
- В общем анализе крови наблюдается снижение лейкоцитов и нейтрофилов, увеличение лимфоцитов. У некоторых больных повышается уровень моноцитов до 10%. Общий анализ крови не имеет диагностического значения.
При подозрении на осложнения проводится рентгенография легких, УЗИ сердца, МРТ головного мозга.
Отличия от других похожих болезней
Отличать ветрянку нужно от заболеваний, протекающих с везикулярной сыпью.
Таблица дифференциальной диагностики
| Признак | Ветрянка | Опоясывающий герпес/простой герпес | Ящур | Стрептодермия |
| Источник инфекции | Больной ветрянкой | Крупный рогатый скот | Больной ангиной, тонзиллитом или носитель стрептококка | |
| Путь заражения | Воздушно-капельный | Преимущественно контактный | Через пищу, контактный | Воздушно-капельный |
| Характер сыпи | Распределена хаотично по всему телу | Сгруппированные пузырьковые высыпания на красном фоне кожи | На кистях, между пальцами, на стопах | Пузырьки быстро становятся гнойными, образуются чаще на лице |
| Интоксикация | От легкой до тяжелой | При простом герпесе отсутствует или легкая. При опоясывающем герпесе зависит от обширности высыпаний | Легкая | Легкая |
Лечение взрослых
Легкие формы ветрянки лечат амбулаторно, среднетяжелые и тяжелые — в инфекционном стационаре. В поликлинике лечением ветрянки занимается врач-инфекционист, при его отсутствии — терапевт. Работающему человеку выдается больничный лист на весь период болезни — 10-14 дней при легкой форме, 21 день при тяжелом течении. Больных изолируют на дому с момента заболевания до 5-го дня с последних высыпаний. Больных нужно разобщать с детьми и беременными, не болевшими ветрянкой.
Постельный режим назначается на все дни с повышенной температурой. После нормализации температуры, улучшения самочувствия постельный режим отменяется. Специальная диета при ветрянке взрослому человеку не требуется. Назначается легкое питание с преобладанием молочно-растительных блюд.
Средства от сыпи при ветрянке
Высыпания обрабатывают любыми антисептиками:
Средство наносят точечно на каждый пузырек ватной палочкой. Цель обработки сыпи — подсушивание, предупреждение занесения бактериальной флоры. Обработка красящими антисептиками имеет еще одну цель — так удобнее замечать момент последних высыпаний. Для облегчения зуда сыпь можно обрабатывать “Циндолом” или “Каламином”. Мыться можно под теплым душем, не использовать жесткую мочалку.
Для облегчения зуда можно использовать антигистаминные (противоаллергические) средства, например лоратадин 3 .
Основное лечение — прием противовирусных препаратов:
Препараты принимаются курсом 7 дней при легком течении болезни, 10-14 — при тяжелом течении.
При повышении температуры более 38 градусов дополнительно назначают жаропонижающие препараты.
Антибиотики при неосложненном течении ветрянки не показаны. Их назначают в случае присоединения бактериальной флоры.
Для более быстрого восстановления после болезни рекомендован прием витамина Е, фолиевой кислоты, рибофлавина.
Диспансерное наблюдение у врача-инфекциониста нужно лишь тем, кто перенес тяжелую форму ветрянки. Наблюдение проводится в течение 1 года после присоединенной пневмонии и трех лет после энцефалита.
Неспецифическая профилактика включает соблюдение мер безопасности при уходе за больным ветрянкой. Взрослые обычно заражаются от детей. В комнате больного нужно ежедневно проводить влажную уборку и проветривание. Ухаживающий должен тщательно соблюдать личную гигиену, при контакте с больным носить маску.
Прививка от ветрянки для взрослых
Для специфической профилактики применяется живая вакцина. В случае контакта с больным ветрянкой взрослому вакцину вводят в течение 72 часов. Если у человека есть противопоказания к вакцинации, ему вводят иммуноглобулин — нормальный человеческий или специфический зостерный.
Противопоказания к вакцинации
- сильные аллергические реакции в целом и на куриное яйцо в частности (введение вакцины при наличии аллергии приводит к развитию анафилактического шока, который может быть смертельным.);
- аллергия на антибиотики аминогликозиды — стрептомицин, амикацин, гентамицин;
- резкое снижение иммунитета (у людей с тяжелым снижением иммунитета вакцинация вызывает развитие ветрянки);
- вероятная или подтвержденная беременность.
Профилактическая вакцинация взрослых может быть проведена в любом возрасте. Следует делать две прививки с интервалом 6-10 недель. Вакцинация не входит в Национальный календарь прививок. Ее делают только в случае контакта с больным или по желанию самого человека за его счет.
Переносится вакцинация легко, из побочных эффектов наблюдается кратковременное повышение температуры. Длительность защиты после прививки составляет 10-15 лет. После вакцинации человек не заразен, если не появляются единичные пузырьки на коже.
Рекомендуется не допускать контакта привитого человека и человека, не болевшего ветрянкой, в течение трех дней.
Прививка при беременности и после нее
Если планируется беременность, прививку нужно сделать не позднее, чем за три месяца до ее наступления. Во время беременности прививки противопоказаны.
Кормление грудью НЕ является противопоказанием к вакцинации от ветряной оспы. Таким образом, кормящая мать может привиться 4 .
Осложнения
Осложнения ветрянки даже у взрослых возникают редко — примерно у 5-7% больных. Наиболее частое осложнение — нагноение высыпаний за счет присоединения вторичной инфекции. Образуются абсцессы, флегмоны кожи.
Второе по частоте осложнение — ветряночная пневмония. Протекает длительно, тяжело, не поддается лечению антибиотиками.
Следующие виды осложнений возникают очень редко:
- энцефалит — поражение головного мозга;
- миокардит — поражение сердца;
- нефрит — воспаление почек;
- гепатит — воспаление печени.
Умирают от ветрянки очень редко. Практически у всех больных, даже с тяжелым течением, ветрянка оканчивается полным выздоровлением. Летальные исходы возможны у людей с резким снижением иммунитета.
Беременность и ветрянка
У беременных ветрянка протекает с риском внутриутробного заражения плода. Если женщина заболевает ветрянкой перед беременностью — опасности нет. Заражение в первом триместре приводит к формированию тяжелых пороков развития плода, выкидышам. Наименьший риск осложнений наблюдается при заражении во втором и начале третьего триместра. Заражение в последнюю неделю перед родами приводит к инфицированию ребенка и рождению его с явными признаками ветрянки.
Прогноз
Прогноз при ветрянке благоприятный. При наблюдении 1145 больных в возрасте 16-80 лет наблюдалось следующее распределение степеней тяжести:
Смертельный исход наступил у четырех пациентов, то есть смертность в данном исследовании составила 0,34% 4 . Вызваны смертельные исходы осложнениями — пневмонией, миокардитом, энцефалитом. Наибольшему риску осложнений подвержены люди с заболеваниями крови, иммунодефицитами, злокачественными опухолями.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Источник
Ветряная оспа
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома. Возбудитель ветряной оспы — вирус герпеса 3 типа, передающийся от больного воздушно-капельным путем. Ветряная оспа относится к наиболее распространенным детским инфекциям. Она проявляется характерными обильными зудящими пузырьковыми высыпаниями, появляющимися на высоте лихорадки и общеинфекционных проявлений. Типичная клиника позволяет диагностировать заболевание, не проводя никаких дополнительных исследований. Лечение ветряной оспы в основном симптоматическое. Для профилактики вторичного инфицирования рекомендована антисептическая обработка элементов сыпи.
Общие сведения
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома.
Характеристика возбудителя
Ветряную оспу вызывает вирус Varicella Zoster семейства герпесвирусов, он же – вирус герпеса человека 3 типа. Это ДНК-содержащий вирус, мало устойчивый во внешней среде, способный к репликации только в организме человека. Инактивация вируса происходит довольно быстро при воздействии солнечного света, ультрафиолетового облучения, при нагревании, высушивании. Резервуаром и источником ветряной оспы являются больные люди в течение 10 последних дней инкубационного периода и пятых-седьмых суток периода высыпания.
Ветряная оспа передается по аэрозольному механизму воздушно-капельным путем. Ввиду слабой устойчивости вируса контактно-бытовая передача труднореализуема. Распространение вируса с мелкодисперсным аэрозолем, выделяемым больными при кашле, чихании, разговоре, возможно на достаточно большое расстояние в пределах комнаты, вероятен занос с током воздуха в смежные помещения. Существует вероятность передачи инфекции трансплацентарно.
Люди обладают высокой восприимчивостью к инфекции, после перенесения ветряной оспы сохраняется напряженный пожизненный иммунитет. Дети первых месяцев жизни защищены от инфекции полученными от матери антителами. Ветрянкой чаще всего болеют дети дошкольного и младшего школьного возраста, посещающие организованные детские коллективы. Порядка 70-90% населения переболевают ветряной оспой в возрасте до 15 лет. Заболеваемость в городах более чем в 2 раза выше, чем в сельских населенных пунктах. Пик заболеваемости ветрянкой приходится на осенне-зимний период.
Патогенез ветряной оспы
Входными воротами инфекции является слизистая оболочка дыхательных путей. Вирус внедряется и накапливается в клетках эпителия, распространяясь в последующем в регионарные лимфоузлы и далее в общий кровоток. Циркулирование вируса с током крови вызывает явления общей интоксикации. Вирус ветряной оспы имеет сродство к эпителию покровных тканей. Репликация вируса в эпителиальной клетке способствует ее гибели, на месте отмерших клеток остаются полости, наполняющиеся экссудатом (воспалительной жидкостью) – формируется везикула. После вскрытия везикул остаются корочки. После отделения корочки под ней обнаруживается вновь сформированный эпидермис. Высыпания при ветряной оспе могут образовываться как на коже, так и на слизистых оболочках, где достаточно быстро везикулы прогрессируют в эрозии.
Ветряная оспа у лиц с ослабленной иммунной системой протекает в тяжелой форме, способствует развитию осложнений, вторичному инфицированию, обострению хронических заболеваний. При беременности вероятность передачи ветрянки от матери плоду составляет в первые 14 недель 0,4% и увеличивается до 1% вплоть до 20 недели, после чего риск заражения плода практически отсутствует. В качестве эффективной профилактической меры беременным женщинам, болеющим ветряной оспой, назначают специфические иммуноглобулины, помогающие снизить вероятность передачи инфекции ребенку до минимума. Более опасна ветряная оспа, развившаяся за неделю до родов и в последующий после родов месяц.
Стойкий пожизненный иммунитет надежно защищает организм от повторной инфекции, однако при значимом снижении иммунных свойств организма взрослые, болевшие ветрянкой в детстве, могут заразиться ей вновь. Имеет место феномен латентного носительства вируса ветряной оспы, накапливающегося в клетках нервных узлов и способного активизироваться, вызывая опоясывающий лишай. Механизмы вирусной активации при таком носительстве пока недостаточно ясны.
Симптомы ветряной оспы
Инкубационный период ветряной оспы колеблется в пределах 1-3 недель. У детей продромальные явления слабо выражены, либо вовсе не наблюдаются, в целом — течение легкое с незначительным ухудшением общего состояния. Взрослые склонны к более тяжелому течению ветряной оспы с выраженной симптоматикой интоксикации (озноб, головная боль, ломота в теле), лихорадкой, иногда отмечается тошнота, рвота. Высыпания у детей могут возникнуть неожиданно на фоне отсутствия какой-либо общей симптоматики. У взрослых период высыпаний нередко начинается позднее, лихорадка при появлении элементов сыпи может некоторое время сохраняться.
Сыпь при ветряной оспе носит характер буллезного дерматита. Высыпания представляют собой единичные элементы, возникающие на любых участках тела и распространяющиеся без какой либо закономерности. Элементы сыпи первоначально представляют собой красные пятнышки, прогрессирующие в папулы, а затем — в мелкие ровные однокамерные везикулы с прозрачной жидкостью, спадающиеся при прокалывании. Вскрывшиеся везикулы образуют корочки. Для ветряной оспы характерно одновременное существование элементов на разных стадиях развития и возникновение новых (подсыпание).
Сыпь при ветряной оспе вызывает интенсивный зуд, при расчесывании возможно инфицирование везикул с формированием пустул. Пустулы при заживании могут оставить после себя рубец (оспину). Неинфицированные везикулы рубцов не оставляют, после отделения корочек обнаруживается здоровый новый эпителий. При нагноении сыпных элементов общее состояния обычно ухудшается, интоксикация усугубляется. Сыпь у взрослых обычно более обильна, и в подавляющем большинстве случаев из везикул формируются пустулы.
Сыпь распространяется практически по всей поверхности тела за исключением ладоней и подошв, преимущественно локализуясь в области волосистой части головы, на лице, шее. Подсыпания (возникновение новых элементов) возможно на протяжении 3-8 дней (у взрослых, как правило, они сопровождаются новыми лихорадочными волнами). Интоксикация спадает одновременно с прекращением подсыпаний. Сыпь может появляться на слизистых оболочках ротовой полости, половых органов, иногда — на конъюнктиве. Сыпные элементы на слизистых прогрессируют в эрозии и язвы. У взрослых сыпь может сопровождаться лимфоаденопатией, для детей поражение лимфатических узлов не характерно.
Помимо типичного течения, различают стертую форму ветряной оспы, протекающую без признаков интоксикации и с кратковременной редкой сыпью, а также тяжелые формы, различающиеся на буллезную, геморрагическую и гангренозную. Буллезная форма характеризуется сыпью в виде крупных дряблых пузырей, оставляющих после вскрытия долго заживающие язвенные дефекты. Такая форма характерна для людей с тяжелыми хроническими заболеваниями. Геморрагическая форма сопровождается геморрагическим диатезом, на коже и слизистых оболочках отмечаются мелкие кровоизлияния, могут возникать кровотечения из носа. Везикулы имеют коричневатый оттенок за счет геморрагического содержимого. У лиц со значительно ослабленным организмом ветряная оспа может протекать в гангренозной форме: быстро растущие везикулы с геморрагическим содержимым вскрываются с формированием некротических черных корок, окруженных ободком воспаленной кожи.
Осложнения ветряной оспы
В подавляющем большинстве случаев течение ветряной оспы доброкачественное, осложнения отмечаются не более чем у 5% больных. Среди них преобладают заболевания, вызванные вторичной инфекцией: абсцессы, флегмоны, в тяжелых случаях – сепсис. Опасным, трудно поддающимся терапии осложнением является вирусная (ветряночная) пневмония. В некоторых случаях ветряная оспа может провоцировать кератит, энцефалит, миокардит, нефрит, артриты, гепатит. К осложнениям склонны тяжелые формы заболеваний у взрослых, в особенности при сопутствующих хронических патологиях и ослабленной иммунной системе. У детей осложнения отмечаются в исключительных случаях.
Диагностика ветряной оспы
Диагностика ветряной оспы в клинической практике производится на основании характерной клинической картины. Общий анализ крови при ветряной оспе неспецифичен, патологические изменения могут ограничиваться ускорением СОЭ, либо сигнализировать о воспалительном заболевании с интенсивностью, пропорциональной общей интоксикационной симптоматике.
Вирусологическое исследование подразумевает выявление вирионов при электромикроскопии везикулярной жидкости, окрашенной серебрением. Серологическая диагностика имеет ретроспективное значение и производится с помощью РСК, РТГА в парных сыворотках.
Лечение ветряной оспы
Ветряную оспу лечат амбулаторно, за исключением случаев тяжелого течения с интенсивными общеинтоксикационными проявлениями. Этиотропная терапия не разработана, в случае формирования пустул прибегают к антибиотикотерапии непродолжительным курсом в средних дозировках. Лицам с иммунной недостаточностью можно назначать противовирусные препараты: ацикловир, видарабин, интерферон альфа (интерферон нового поколения). Раннее назначение интерферона способствует более легкому и кратковременному течению инфекции, а также снижает риск развития осложнений.
Терапия ветрянки включает меры по уходу за кожей с целью предупреждения гнойных осложнений: везикулы смазываются антисептическими растворами: 1%-й раствор бриллиантового зеленого, концентрированный – перманганата калия («зеленка», «марганцовка»). Изъязвления слизистой обрабатываются перекисью водорода в 3%-ном разведении или этакридина лактатом. Интенсивный зуд в области высыпаний облегчают, смазывая участки кожи глицерином или обтирая разведенным уксусом, спиртом. В качестве патогенетического средства назначают антигистаминные препараты. Беременным женщинам и больным с тяжелой формой назначают специфический противоветряночный иммуноглобулин.
Прогноз и профилактика ветряной оспы
Прогноз благоприятный, заболевание заканчивается выздоровлением. Везикулы исчезают без следов, пустулы могут оставлять оспенные рубцы. Значительное ухудшение прогноза у лиц с иммунодефицитом, тяжелыми системными заболеваниями.
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Больных изолируют на 9 дней с момента появления высыпаний, контактировавшие с больными дети разобщаются на 21 день. В случае если день контакта с больным точно определен, ребенок не допускается в детский коллектив с 11 по 21 день после контакта. Контактным детям, не болевшим ранее ветряной оспой, с ослабленным иммунитетом в качестве профилактической меры назначают противоветряночный иммуноглобулин.
Последнее время стала применяться вакцинация против ветряной оспы. С этой целью используются вакцины Варилрикс (Бельгия) и Окавакс (Япония).
Источник